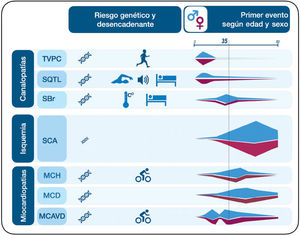
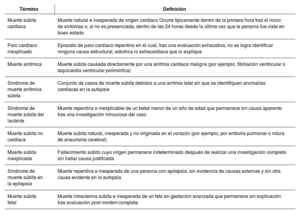
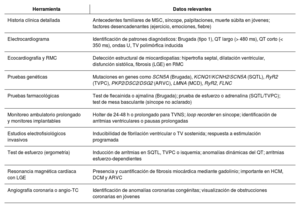
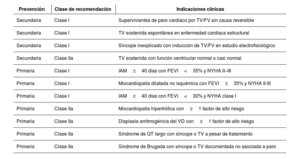
La muerte súbita cardíaca (MSC) es un evento cardiovascular crítico y multifactorial, con un impacto importante en la salud pública. Se define como un fallecimiento inesperado de origen cardíaco que ocurre en la primera hora del inicio de los síntomas o de forma no presenciada en personas previamente estables. Representa entre el 10%-15% de todas las muertes no violentas y cerca del 50% de la mortalidad cardiovascular global. Etiológicamente, en menores de 35 años predomina el origen genético (canalopatías y miocardiopatías), mientras que en adultos mayores la causa más frecuente es la cardiopatía isquémica. La estratificación del riesgo debe ser integral y personalizada, utilizando herramientas clínicas, imagenológicas, electrocardiográficas y genéticas. Esto permite aplicar estrategias de prevención primaria, especialmente con desfibriladores automáticos implantables (DAI), y secundaria, en sobrevivientes de MSC. El tratamiento farmacológico y se cumple un papel coadyuvante, mientras que la ablación con catéter se consolida en la prevención secundaria. Las estrategias conductuales también son clave. Se presta especial atención al deporte en personas con cardiopatías hereditarias y se enfatiza la capacitación comunitaria en reanimación cardiopulmonar (RCP) y la disponibilidad de desfibriladores externos automáticos (DEA). Por último, se promueve la autopsia molecular y el consejo genético para proteger a familiares. El paradigma actual exige una atención anticipatoria, personalizada y multidisciplinaria para reducir la incidencia y el impacto de la MSC.
Palabras clave
Sudden cardiac death (SCD) is a critical, multifactorial cardiovascular event with a major public health impact. It is defined as an unexpected death of cardiac origin occurring within the first hour of symptoms onset or in a manner not witnessed in previously stable individuals. It accounts for 10%–15% of all nonviolent deaths and about 50% of overall cardiovascular mortality. In regard to etiology, a genetic origin is predominant in patients under 35 years of age (channelopathies and cardiomyopathies), whereas the most frequent cause in older adults is ischemic heart disease. Risk stratification should be comprehensive and personalized, using clinical, imaging, electrocardiographic, and genetic tools. This allows for implementing primary prevention strategies, especially with implantable cardioverter defibrillators (ICDs), and secondary prevention strategies in survivors of SCD. Pharmacological treatment plays an adjuvant role, while catheter ablation is established in secondary prevention. Behavioral strategies are also key. Special attention is paid to sport in people with hereditary heart disease. In addition, emphasis is placed on community training on cardiopulmonary resuscitation (CPR) and the availability of automated external defibrillators (AEDs). Finally, molecular autopsy and genetic counseling are promoted to protect family members. The current paradigm calls for proactive, personalized, multidisciplinary care to reduce the incidence and impact of SCD.
Keywords
Identifíquese
¿Aún no es suscriptor de la revista?
Comprar el acceso al artículo
Comprando el artículo el pdf del mismo podrá ser descargado
Teléfono para incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h