Una crisis asmática se define como aquel episodio de deterioro de situación clínica basal de un paciente que implica la administración de un tratamiento específico. Dicho tratamiento dependerá de la gravedad del proceso, que se clasificará en leve, moderado, grave y crisis vital en función del resultado de una correcta evaluación inicial, según unos parámetros objetivos, y que tendrá como finalidad revertir lo antes posible la obstrucción al flujo aéreo, los síntomas y, en caso de estar presente, la hipoxemia. De entre los fármacos empleados en las crisis asmáticas destacan los betaagonistas de acción corta (SABA) y los glucocorticoides sistémicos de primera elección tanto en crisis leves como graves.
Palabras clave
An asthma attack is defined as an episode of deterioration of a patient's baseline clinical situation which entails the administration of a specific treatment. Said treatment will depend on the episode's severity, classified as mild, moderate, severe, or life-threatening according to the results of an initial evaluation based on objective parameters. The purpose of treatment is to revert air flow obstruction, symptoms, and hypoxia, if present, as soon as possible. Among the drugs used in asthma attacks, short-acting beta-agonists (SABA) are noteworthy and systemic glucocorticoids are first choice treatment for both mild and severe attacks.
Keywords
La Guía española para el manejo del asma (GEMA) define la crisis asmática como aquel episodio de deterioro de la situación clínica basal de un paciente que implica la necesidad de administrar un tratamiento específico1. Estas crisis se identifican por un aumento de los síntomas y de la necesidad de emplear un tratamiento de rescate y por un empeoramiento en la función pulmonar.
En función de la velocidad de instauración de la crisis, podemos clasificarlas en crisis de instauración rápida (menos de 3 horas) que son aquellas que se producen por un mecanismo de broncoconstricción. Habitualmente son desencadenadas por alérgenos, fármacos, alimentos o estrés emocional. Conllevan una mayor gravedad, sin embargo, la respuesta terapéutica suele ser rápida y favorable.
Por otro lado, encontramos las crisis de instauración lenta (en días o semanas), de fisiopatología de carácter inflamatorio. Suelen estar causadas por infecciones respiratorias o por un mal control de la enfermedad. La respuesta terapéutica es más lenta y constituye el 80% de las crisis asistidas en Urgencias.
Valoración de la gravedadPara establecer un correcto tratamiento de la crisis asmática, realizaremos una evaluación de la gravedad dirigida a determinar los parámetros descritos en la tabla 1 y que se realiza en dos etapas:
Evaluación de la crisis de asma
| Crisis leve | Crisis moderada | Crisis grave | Crisis vital | |
|---|---|---|---|---|
| Disnea | Leve | Moderada | Intensa | Respiración agónica, parada respiratoria |
| Habla | Párrafos | Frases | Palabras | Ausente |
| Frecuencia respiratoria | Aumentada | > 20 rpm | > 25 rpm | Bradipnea/apnea |
| Frecuencia cardíaca | < 100 lpm | > 100 lpm | > 120 lpm | Bradicardia/parada cardíaca |
| Presión arterial | Normal | Normal | Normal | Hipotensión |
| Uso de musculatura accesoria | Ausente | Presente | Muy evidente | Movimiento paradójico toracoabdominal o ausente |
| Sibilancias | Presentes | Presentes | Presentes | Silencio auscultatorio |
| Nivel de consciencia | Normal | Normal | Normal | Disminuido o coma |
| FEV1 o PEF (valores de referencia) | > 70% | < 70% | < 50% | No procede |
| SaO2 | > 95% | < 95% | < 90% | < 90% |
| PaO2mm Hg | Normal | < 80 (hipoxemia) | < 60 (insuficiencia respiratoria parcial) | < 60 |
| PaCO2 | Normal | < 40 | < 40 | > 45 (insuficiencia respiratoria hipercápnica) |
FEV1: volumen espiratorio forzado en el primer segundo; PEF: flujo espiratorio máximo; SaO2: saturación de oxihemoglobina; PaO2: presión arterial de oxígeno; PaCO2: presión arterial de anhídrido carbónico. Adaptada de Guía Española1.
El objetivo es establecer la gravedad de la agudización por medio de la identificación de signos y síntomas, el grado de obstrucción al flujo aéreo mediante el valor del volumen espirado forzado en el primer segundo (FEV1) o del flujo pico espiratorio (PEF) o flujo espiratorio máximo y la afectación del intercambio gaseoso.
Evaluación dinámica (postratamiento)El objetivo es medir el cambio obtenido en el grado de obstrucción al flujo aéreo tras establecer el tratamiento y valorar la necesidad de otras estrategias terapéuticas.
Los signos y síntomas que no impliquen una crisis vital tienen poca utilidad debido a la escasa relación con el grado de obstrucción y la variabilidad de la interpretación2,3.
Como podemos observar en la tabla 1, las crisis se clasifican según su gravedad en leve, moderada, grave y crisis vital, y para ello se utiliza la espirometría forzada de FEV1 y PEF, fundamental para determinar la gravedad inicial y evaluar la respuesta al tratamiento, siendo la respuesta terapéutica inicial de la obstrucción al flujo aéreo el principal factor pronóstico en la valoración de la crisis asmática. Una correcta exploración física con valoración de la frecuencia respiratoria (FR) y cardíaca, uso de musculatura accesoria, nivel de consciencia, auscultación pulmonar y capacidad de habla. También se debe medir la saturación de oxígeno mediante una pulsioximetría, estando indicado realizar una gasometría arterial en caso de presentar una SatO2 menor del 92% o en pacientes taquipnéicos4.
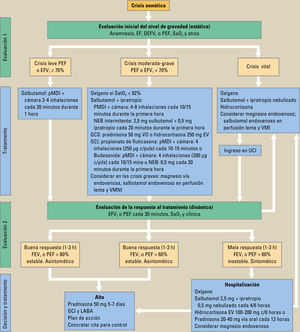
TratamientoEl objetivo del tratamiento es salvaguardar la vida del paciente, revirtiendo lo antes posible la obstrucción al flujo aéreo y los síntomas y, en caso de estar presente, la hipoxemia. Posteriormente se establecerá un plan terapéutico para evitar nuevas crisis. Esto queda recogido en la figura 1, donde se muestra el tratamiento en función de la gravedad.
Tratamiento de la crisis asmática en función de la gravedad.
c/: cada; EV: vía endovenosa; FEV1: volumen espiratorio forzado en el primer segundo; GCI: glucocorticoides inhalados; GCS: glucocorticoides sistémicos; LBA: adrenérgico beta-2 de larga duración; Mg: magnesio; min: minuto; NEB: nebulizado; PEF: flujo espiratorio máximo; SaO2: saturación de oxihemoglobina; pMDI: inhalador presurizado; UCI: unidad de cuidados intensivos; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva. Adaptada de Guía Española1.
Puede ser tratada de forma ambulatoria por el propio paciente o en su centro de salud.
En este caso, la pauta de tratamiento a seguir debe incluir SABA (agonistas beta-2 adrenérgicos de corta duración) como el salbutamol. Son los broncodilatadores más eficaces y la dosis empleada es de 200 a 400mg (de 2 a 4 inhalaciones) cada 20 minutos durante la primera hora con cámara de inhalación. Se puede continuar con salbutamol 2 inhalaciones cada 3-4 horas hasta la resolución de la crisis. Si en las dos primeras horas se resuelve la crisis, no sería necesario emplear más fármacos1,5,6.
En las crisis leves también se pueden emplear GCI u orales, los cuales aceleran la resolución de la crisis y previenen las recaídas7. Excepto en las crisis muy leves, deben administrarse de forma precoz8,9, sobre todo si no se consigue la reversión de la obstrucción con SABA, si previamente ha necesitado GC orales para resolver una crisis o si ya los estaba tomando. No es necesario administrar bromuro de ipratropio ni antibióticos de forma rutinaria.
Crisis moderada y graveEn estos casos es necesaria la administración de oxígeno para obtener una saturación de O2 superior al 90%. Los SABA son el tratamiento broncodilatador de primera elección y la dosis y la pauta serán individualizadas. La vía de administración habitual será la inhalatoria. En nebulizador es preciso emplear dosis equivalentes a 2,5–5mg de salbutamol, ya que dosis inferiores resultan ineficaces10.
El empleo simultáneo de bromuro de ipratropio con SABA ha demostrado un incremento en la función pulmonar y un descenso de los ingresos hospitalarios11.
El uso precoz (en la primera hora) de corticoides sistémicos acelera la resolución de la crisis y evita recidivas. La vía de elección será la oral, dejando la vía intravenosa para cuando el paciente esté tan sintomático que sea imposible la deglución, presente vómitos o precise ventilación mecánica (VM). Se administrarán 50mg de prednisona, un comprimido por la mañana durante 5–7 días, y no precisa retirada gradual.
El sulfato de magnesio intravenoso de rutina no está indicado, aunque en agudizaciones graves puede disminuir la necesidad de hospitalización. Sin embargo, administrado de forma inhalada, junto a SABA solo o SABA más bromuro de ipratropio, reduce los ingresos y produce una mejoría de la función pulmonar según una revisión reciente12.
Todos los tratamientos empleados en las diferentes crisis asmáticas, así como sus dosis terapéuticas, quedan recogidos en la tabla 2.
Fármacos empleados en las crisis asmáticas y dosis terapéutica
| Grupos terapéuticos | Fármacos | Dosis |
|---|---|---|
| De primera elección | ||
| Agonistas beta-2 adrenérgicos | Salbutamol | pMDI+cámara: 200–800μg (2–8 inhalaciones de 100μg/puls.) c/10–15min durante la 1a horaNEB intermitente: 2,5–5mg c/20min durante la 1a hora NEB continua: 10–15mg/hora |
| Anticolinérgicos | Bromuro de ipratropio | pMDI+cámara: 80–160μg (4–8 inhalaciones de 20μg/puls.) cada 10–15minNEB intermitente: 0,5mg c/20min |
| Glucocorticoides sistémicos | PrednisonaHidrocortisona | VO al alta: 50mg c/24 horas (5–7 días) VO ingreso: 20–40mg c/12 horasEV: 100–200mg c/6 horas |
| GCI | Propionato de fluticasonaBudesonida | pMDI+cámara: 500μg (2 inhalaciones de 250μg/puls.) c/10–15minpMDI+cámara: 800μg (4 inhalaciones de 200μg c/puls.) c/10–15minNEB: 0,5mg c/20min durante la 1a hora |
| Sulfato de magnesio EV | EV: 2g a pasar en 20min (una sola vez) | |
| Alternativa ante fracaso | ||
| Agonistas beta-2 adrenérgicos EV | Salbutamol | EV: 200μg en 30min seguido por 0,1–0,2μg/kg/min |
| Sulfato de magnesio inhalado | NEB: 145–384mg en solución isotónica | |
EV: vía endovenosa; min: minuto; NEB: nebulizado; pMDI: inhalador presurizado; puls: pulsaciones; VO: vía oral. Adaptada de Guía Española1.
En estos casos puede ser necesario instaurar VM no invasiva que permite mejorar la FR, la disnea y, sobre todo, la obstrucción por la presión positiva ejercida y por la mejor distribución de los aerosoles. En última instancia se indicará el ingreso en la unidad de cuidados intensivos (UCI) para intubación orotraqueal y VM invasiva.
Criterios de hospitalización e ingreso en la unidad de cuidados intensivos y de alta hospitalariaLa decisión de hospitalizar al paciente se debe hacer en las 3 primeras horas. Para el ingreso del paciente en la UCI debe precisar VM y tener una crisis con riesgo vital y fracaso de tratamiento. Para dar el alta al paciente debe tener una buena respuesta al tratamiento, definida por una resolución de la clínica, ausencia de insuficiencia respiratoria y FEV1 o PEF mayor del 60%. No obstante, mantendrá un tratamiento que podrá seguir en casa, se realizará un plan educativo y un plan de acción y se citará con su médico antes de 5 días.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
-
 Importante
Importante
-
 Muy importante
Muy importante
-
 Metaanálisis
Metaanálisis
-
 Ensayo clínico controlado
Ensayo clínico controlado
-
 Epidemiología
Epidemiología
-
 Artículo de revisión
Artículo de revisión
-
 Guía de práctica clínica
Guía de práctica clínica