Varón de 57 años de edad, con infección crónica por el virus de la hepatitis B AgHBe negativo, conocida desde hacía más de 10 años. En seguimiento en consultas de aparato digestivo, presentaba unos niveles de ADN detectables, aunque a títulos bajos, por lo que no precisaba tratamiento antivírico. En las ecografías realizadas en su seguimiento presentaba un aumento de la ecogenicidad hepática compatible con esteatosis hepática, siendo las transaminasas normales. No refería antecedentes personales ni familiares relevantes.
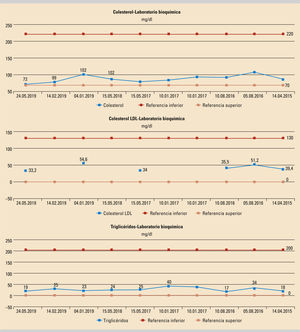
En las analíticas realizadas desde el inicio de su estudio, destacaban unas ci-fras de colesterol y de triglicéridos (TG) llamativamente bajas (colesterol de 80mg/dl y TG de 18mg/dl al inicio de su seguimiento), con mínimas fluctuaciones en su evolución. No se evidenciaron en los estudios analíticos reali-zados otras alteraciones o índices que sugirieran desnutrición del paciente. Refería mantener una alimentación equilibrada, sin ningún tipo de restricción dietética. La exploración física era normal, con un índice de masa corporal (IMC) compatible con ligero sobrepeso, de 26,6kg/m2 (talla 1,66 m; peso 72kg).
Aunque aparentemente se encontraba asintomático desde el punto de vista digestivo, tras los hallazgos referidos se realizó una historia clínica dirigida para determinar la posible causa de la hipolipidemia detectada. En la historia dirigida, refería realizar unas 4-5 deposiciones al día de consistencia blanda, casi nunca formadas y en ocasiones notaba incluso que eran pegajosas y que flotaban en el inodoro (aunque este último hallazgo era inconstante). No presentaba dolor abdominal ni otra sintomatología relevante. Este ritmo intestinal el paciente lo percibía como normal, ya que había sido así a lo largo de su vida.
Se solicita inicialmente un estudio de principios inmediatos en heces, evidenciando un aumento de grasa en las heces. Siguiendo el algoritmo diagnóstico, se solicita estudio de Van de Kamer, confirmándose la presencia de esteatorrea (más de 9% de grasa total en heces).
Identifíquese
¿Aún no es suscriptor de la revista?
Comprar el acceso al artículo
Comprando el artículo el pdf del mismo podrá ser descargado
Teléfono para incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h